Category Archives: El perro
Mi perro se ha quedado ciego. Ya comentábamos en el caso de los gatos que las causas de ceguera repentina son variadas y es muy importante llegar al diagnóstico del proceso y conocer su causa pues de ello depende el pronóstico que podamos obtener para la recuperación de la visión en nuestro animal.
El comportamiento de los perros y la forma que tenemos de interactuar con ellos es muy distinta al caso de los gatos. Es por esto que solemos darnos cuenta antes de que existe un problema en la visión de nuestros perros pues jugamos más con ellos, los sacamos de paseo a la calle y así es más fácil apreciar la presencia de estos trastornos.
Manuel Olivares Martín, veterinario de la Clínica Veterinaria OLIVARESLa ceguera puede presentarse de forma más o menos repentina o, al menos, así lo apreciamos nosotros. Puede ocurrir que nuestro perro lleve un tiempo perdiendo visión pero, como aún conserva parte de lla, no apreciemos nada en ese momento hasta que la pérdida ya es bastante significativa o completa.
Causas de pérdida de visión hay muchas y entre ellas podemos citar las traumáticas ( golpes, disparos, etc.); tóxicas; causas inflamatorias; causas infecciosas y parasitarias; problemas metabólicos y endocrinos; problemas circulatorios; etc.
Como vemos son muchas las causas de ceguera. A veces es más fácil detectar un problema ocular que puede llevar a ceguera como es el caso de traumatismos, presencia de cataratas, aumento del tamaño ocular (buftalmos) como en los casos de glaucoma, etc.
Otras veces no se aprecia nada externamente y sólo notamos que nuestro perro ha perdido visión pues está desorientado, choca con objetos, está reticente a salir, etc. Al igual que pasaba en los gatos, es frecuente que los propietarios nos comenten que notan que los ojos de su perro brillan más. Esto se debe a que en ciertos casos de ceguera se produce midriasis ( dilatación de la pupila) y entonces se aprecia con más claridad el reflejo de la luz en el fondo ocular.
Cuando notemos algo extraño en los ojos de nuestros perros debemos acudir con prontitud a nuestro veterinario de confianza. Recordad que hay enfermedades muy serias que pueden llevar a la ceguera permanente de forma muy rápida y se podría evitar con una asistencia temprana.
Decíamos que hay muchas causas de ceguera en nuestros peros. Unas radican en la córnea ( queratitis severas en sus diversas manifestaciones y orígenes, etc.); otras en cristalino ( cataratas diabéticas por ejemplo); en iris ( ciertas neoplasias, etc.); en capas más profundas del ojo, como por ejemplo un desprendimiento de retina; a nivel del nervio óptico, etc.
Debemos tener siempre en cuenta que existen enfermedades sistémicas que tienen repercusión en los ojos y, por tanto, en la visión de nuestros animales. Así, el caso por ejemplo de una hipertensión arterial puede originar un desprendimiento de retina (afección del ojo) pero el origen del problema no está en el ojo como tal.
Cuando se lleva a nuestro perro con problemas de visión a la consulta, el veterinario realizará un examen general del animal para ver cómo se encuentra su estado de salud y luego se procede al estudio de los ojos y de su capacidad visual. Se procede a valorar reflejos como el de amenaza, el parpadeo, el seguimiento de objetos, la respuesta a la luz directa, valoración de la presión ocular, producción lacrimal, estudio oftalmoscópico, ecografía, retinografía, electroretinografía, resonancia, tomografía, etc. Según los casos se requerirá realizar las pruebas diagnósticas que precise el veterinario para llegar al diagnóstico del problema.
Junto a los estudios de los ojos ya hemos comentado que se hace un examen general de nuestro animal y es preciso realizar para ello pruebas complementarias tales como radiografías, electrocardiograma, ecocardiografía, analíticas de sangre y orina, etc. en busca de la causa original del problema.
Una vez que se llega al diagnóstico del problema y de su causa se procederá a instaurar el pertinente tratamiento tanto para la causa ( pongamos por ejemplo el tratamiento de una hipertensión arterial debida a enfermedad cardiaca o renal. Habrá que tratar ese corazón o ese riñón, tratar la hipertensión y poner tratamiento para el desprendimiento de retina que produce).
El tratamiento de la ceguera en el perro dependerá de su causa y de si la lesión producida en los ojos o la afectación neurológica es reversible. Se instaurará tratamiento médico y, en determinados casos, quirúrgico, siempre y cuando existan posibilidades reales de poder conservar la poca visión que mantenga nuestro perro o conseguir solucionar el problema. Si por ejemplo operamos un perro de cataratas y hay lesión a nivel del nervio óptico o de la retina y no son funcionales, por mucho que se extraigan las cataratas nuestro perro va a seguir ciego. Es por esto por lo que aconsejamos que SIEMPRE que se planteee una cirugía ocular se haga un estudio completo del ojo para ver si la función visual se mantiene.
Los estudios más habituales se suelen realizar en la clínica normal pero los más especializados requieren el uso de aparatos y medios más avanzados y sólo se realizan por veterinarios especializados en oftalmología en centros de referencia.
Más información sobre este tema.
Os recordamos que en la Clínica Veterinaria OLIVARES (Granada) ponemos a vuestra disposición nuestroServicio de Urgencias 24 horas así como el teléfono de consulta que aparece en nuestra página (www.tuveterinario.info), operativo también las 24 horas para poder solucionar todas vuestras dudas sobre este o cualquier otro tema relacionado con la salud y cuidados de vuestros animales.
Manuel Olivares Martín, veterinario de la Clínica Veterinaria OLIVARES (Granada) y de www.tuveterinario.info
La dermatofitosis, hongos. Mi perro tiene hongos.
Esta es una de las frases que se escuchan con frecuencia en la Clínica. También habréis podido escuchar esta otra: “mi perro tiene tiña”. en ambos casos estamos hablando del mismo proceso, de la enfermedad conocida por dermatofitosis.
La dermatofitosis consiste en una infección de la piel debida a unos hongos conocidos por dermatofitos. Se afectan las capas más superficiales , pelos y, a veces, las uñas de los perros.
Manuel Olivares Martín, veterinario de la Clínica Veterinaria OLIVARESHay varios agentes causantes, que sólo nombraré pues hablar de ellos no viene al caso para lo que de verdad nos interesa. Como decía, los agentes que con más frecuencia producen esta enfermedad son Microsporum canis, Microsporum gypseum y Trichophyton mentagrophytes. El más frecuente en el caso de los perros es el M. canis, que puede llegar a presentarse en un 70% de los casos de dermatofitosis.
Esta enfermedad puede afectar a perros de todas las edades aunque suele ser más frecuente su presentación en animales jóvenes, los cuales aún no tienen bien desarrollado su sistema inmune, y tamién aparece con más frecuencia en animales que sufren procesos de inmunodepresión.
Como decía al principio es esta una enfermedad contagiosa tanto para los animales como para las personas que conviven con ellos. Ese contagio se puede producir tanto por un contacto directo como a través de objetos que contengan restos de descamación y pelos infectados.
La forma de presentación de esta enfermedad es muy variada. Lo normal es que aparezca en nuestro perro una pequeña calvita redondeada, levemente inflamada y que no suele cursar con picor. Se suele presentar en la cabeza y también en los miembros. Normalmente aparece una o dos calvitas y suele ser un proceso autolimitante, lo que quiere decir que el proceso va a ir remitiendo, incluso sin tratamiento, conforme el sistema defensivo de nuestro perro se ponga en marcha.
A veces el proceso no se queda en esa calvita inicial sino que se puede generalizar extendiéndose por todo el cuerpo del perro afectado, llegando algunos casos a ser bastante graves. Hay más formas de presentación de esta enfermedad pues también puede aparecer lo que se denomina un kerion, lesión de forma circular, muy enrojecida e inflamada y que se debe a que hay una afectación más profunda de la piel con foliculitis y foruculosis.
También puede la enfermedad afectar a las uñas de nuestros perros, afección conocida por onicomicosis y que va a originar que las uñas afectadas se vuelvan frágiles y quebradizas, que se deformen, etc. y es un proceso bastante complicado de tratar y que tiende a la cronicidad.
¿Cómo sé si mi perro tiene hongos? Cuando vemos en nuestro perro, sobre todo si es un cachorrito, lesiones de tipo alopécico (calvitas), un poco enrojecidas, con cierta descamación, podemos sospechar de esto. Hay que tener en cuenta que hay multitud de formas de presentación de la enfermedad y también debemos saber que los síntomas son muy similares o idénticos a otros procesos como puede ser la sarna demodécica, foliculitis bacteriana, afecciones queratoseborreicas, etc.
No debemos olvidar que esta enfermedad puede ser contagiosa para las personas. En los seres humanos se puede manifestar con la aparición de lesiones circulares, inflamadas, enrojecidas y que pican mucho.
Cuando acudimos a nuestro veterinario de confianza, realizará un examen general de nuestro perro. Recordemos que esta enfermedad suele aparecer cuando el sistema inmune está comprometido y debemos descartar otras enfermedades que pueden ser más serias para nuestro perro que la infección por dermatofitos.
Tras el examen general se procede a realizar el estudio dermatológico y en él se suelen realizar diversas pruebas como son el uso de la lámpara de Wood, que es una lámpara de luz ulravioleta y que da lugar a la aparición de fluorescencia en el pelo de las zonas afectadas ( en algunos casos); también se hace un tricograma, estudiando el pelo para ver si se localizan alteraciones compatibles con la enfermedad o se visualizan los dermatofitos. Otra prueba es el raspado de piel, pues ya sabemos que hay otras enfermedades que originan las mismas lesiones como es el caso de la sarna demodécica. También se realizan cultivos en medios especiales para diagnóstico e identificación del dermatofito causante del proceso y, en casos más complicados, también se puede recurrir a la biopsia de la lesión.
Una vez que se confirma el diagnóstico de la dermatofitosis debemos recurrir a instaurar el tratamiento pertinente, el cual incluirá un tratamiento tópico, que a veces requiere el rasurado del animal afectado, y un tratamiento sistémico con los medicamentos que nuestro veterinario considere que se adapten mejor a nuestro caso en concreto. Recordad que debemos tratar no solo al animal afectado sino también el ambiente, es decir, no descuidemos la posible contaminación ambiental por el hongo. Así se aconseja el lavar la cama de nuestro perro, fundas de los sofás, si se sube en ellos, alfombras si las hay, etc. pues ahí pueden quedar restos contaminados que puedan dar lugar al contagio de otros animales o de alguna persona.
Nuestro veterinario seguirá la evolución del caso hasta su curación y deberemos mantener el tratamiento de nuestro perro hasta que le den el alta.
Más información sobre enfermedades de la piel en los perros
Como siempre, queremos recordaros que en la Clínica Veterinaria OLIVARES (Granada) ponemos a vuestra disposición nuestro Servicio de Urgencias 24 horas así como el teléfono de consulta que aparece en nuestra página (www.tuveterinario.info), también operativo las 24 horas y donde podéis consultar todas vuestras dudas sobre este o cualquier otro tema relacionado con la salud y cuidados de vuestros animales.
Manuel Olivares Martín, veterinario de la Clínica Veterinaria OLIVARES (Granada) y de www.tuveterinario.info
Mi perro tiene cataratas. La presencia de opacidad en el cristalino es una de las causas más frecuentes de visita a la clínica de oftalmología veterinaria. Ante todo es imprescindible distinguir entre lo que se conoce por esclerosis nuclear senil y una verdadera catarata.
La esclerosis nuclear senil es un proceso muy frecuente que se produce en el cristalino de los perros de edades superiores a los siete u ocho años. Se produce un endurecimiento del núcleo del cristalino, proceso conocido por esclerosis, y se presenta esa leve opacidad. Este proceso no origina la pérdida de la visión, tal y como sí se produce en las cataratas.
Las cataratas consisten en la opacidad de la lente del ojo (cristalino) que llega a impedir la visualización del fondo ocular, o lo que es lo mismo, el paso de la luz a su través, originando pérdida progresiva de la visión del ojo afectado.
Las cataratas se pueden clasificar de diversas maneras. Así tenemos las hereditarias y las adquiridas. Las cataratas hereditarias se presentan debido a defectos genéticos y son bilaterales, esto es, afectan a los dos ojos. Suelen aparecer a tempranas edades.
Las cataratas adquiridas son aquellas cuyo origen tiene una causa nutricional, metabólica, inflamatoria, tóxica, etc. Suelen presentarse a edades comprendidas entre los uno y seis años. En relación con esto hay una pregunta que está entre las más formuladas en la visita a la clínica: ¿Se quedan los perros ciegos si toman azúcar? El motivo de esta pregunta es que uno de los síntomas más característicos de la diabetes es la aparición de cataratas, las cuales al evolucionar llevan a la ceguera del perro. Los perros, si toman azúcar, no se quedan ciegos pero, si el perro es diabético, es un riesgo que está presente.
Hay más clasificaciones de las cataratas pero, estas clasificaciones solo interesan a título clínico y no a otros niveles.
Las cataratas que se presentan en los animales viejos, cataratas seniles, suelen presentarse a partir de edades geriátricas, por encima de los ocho años y suelen presentarse tras el diagnóstico de cristalino senil.
Las cataratas tienen una evolución y así podemos hablar de cataratas incipientes, que empiezan a producirse; estas evolucionan a cataratas inmaduras, maduras e hipermaduras, aumentando paulativamente el grado de opacidad y, por tanto, imposibiltando el paso de la luz y, con ello, disminuyendo progresivamente la capacidad visual del perro hasta alcanzar la ceguera del o los ojos afectados.
¿Cómo sabemos si nuestro perro tiene cataratas? Si notamos que nuestro perro adquiere un color blanquecino, no en la capa superficial ( tal y como comentábamos en el artículo anterior) sino en su interior, podemos estar frente a un cristalino senil o frente a una catarata. Será nuestro veterinario quie, tras examinar el estado general de nuestro perro y realizando un exhaustivo examen del ojo quien llegue al diagnóstico del proceso que afecta a nuestro perro.
En esa exploración del perro se verá su estado general, se realizará un análisis sanguíneo (hay enfermedades sistémicas que tienen manifestaciones oculares, caso de la diabetes) y luego se estudian los ojos.Es muy importante no ceñirse al estudio del ojo que se encuentra afectado aparentemente pues el otro también puede estarlo aunque en menos grado ( no se aprecia a simple vista pero sí en un examen ocular).
Una vez diagnosticado el proceso causante de la catarata se procederá a instaurar el tratamiento pertinente. Normalmente el tratamiento de las cataratas es quirúrgico, extirpando el cristalino afectado e implantando una lente intraocular. Es muy importante tener controlada la causa que ha producido la catarata ( por ejemplo una diabetes) y, por supuesto, realizar un completo estudio que certifique la capacidad visual del ojo parta asegurarnos de que el perro volverá a ver una vez que se extirpa la catarata ( no hay nada más deprimente que operar a un perro de cataratas y que siga sin ver debido a que hay otras lesiones en los componentes del ojo que producen ceguera).
Hay diversas técnicas para el tratamiento quirúrgico de las cataratas pero será el cirujano oftalmólogo el que decida cual aplicar dependiendo de una serie de criterios que incluyen: posibilidad técnica, tipo de catarata, criterios económicos, etc.
Recordad que las cataratas son un proceso muy frecuente en nuestros perros, que debemos diferenciarlas del cristalino senil y que, normalmente, su tratamiento es quirúrgico.
Más información sobre las cataratas
Como siempre, recordaros que en la Clínica Veterinaria OLIVARES (Granada) tenéis a disposición el Servicio de Urgencias 24 horas, así como el teléfono de consulta que aparece en nuestra página (www.tuveterinario.info), también operativo las 24 horas para poder solucionar todas vuestras dudas sobre este o cualquier otro tema relacionado con la salud y cuidados de vuestros animales.
Manuel Olivares Martín, veterinario de la Clínica Veterinaria OLIVARES (Granada) y de www.tuveterinario.info
Veterinaria: La gastritis en perros.
Las gastritis son causas importantes de vómito en el perro y el gato. Un diagnóstico de gastritis se hace sobre la base del examen histológico de biopsias gástricas. La causa de estos hallazgos histológicos rara vez se determina, y en ausencia de objetos extraños y de infección fúngica, usualmente se ha atribuido a intolerancia o alergia alimentaria, parásitos o a reacción a antígenos bacterianos. El reciente redescubrimiento de las bacterias gástricas espiraladas en perros y gatos puede ayudar a clarificar esta situación. Al momento, la relación de las especies de Helicobacter con la inflamación gástrica en perros y gatos no está resuelta.
El descubrimiento de la asociación de Helicobacter pylori con gastritis, úlceras pépticas y neoplasias gástricas ha llevado a cambios fundamentales en la comprensión de la enfermedad gástrica en humanos. Las investigaciones de las relaciones de la enfermedad gástrica con Helicobacter spp. en otros animales ha resultado en el descubrimiento de H. mustelae en hurones con gastritis y úlceras pépticas, H. acinonyx en chitas con gastritis severa y H. heilmannii en cerdos con úlcera gástrica. La presencia de organismos gástricos semejantes a Helicobacter (HLO) en el estómago de perros y gatos ha sido conocida por muchos años, pero la relación de esos organismos con las enfermedades gástricas está sin resolver, con inflamación acompañando a la infección en algunos pero no en todos los animales infectados.
Helicobacter son bacterias con forma espiral o curva, a veces cocoide, gram negativas, que ocupan las glándulas, células parietales y mucus del estómago. Los numerosos HLO gástricos en perros y gatos son morfológicamente indistinguibles al microscopio de luz, donde se ven como amplios espirales 5-12 µm de longitud, pero han sido clasificados dentro de diversas especies de Helicobacter sobre la base de secuenciación de 16s rRNA, hibridación de DNA y la apariencia en el microscopio electrónico. H. felis, H bizzozeronii, H. salomonis, H. heilmannii (también llamado Gastrospirilium hominis), H. bilis y Flexispira rappinii han sido hallados en la mucosa gástrica de los perros, y H. felis, H. heilmannii y H. pylori en el estómago de los gatos. A pesar de su importancia en las personas, hay poca información sobre la relación deHelicobacter con enfermedades gástricas en perros y gatos. Si bien está asociado generalmente con el estómago, varias especies de Helicobacter, como H. canis, H. bilis y H. hepaticus, pueden colonizar selectivamente el duodeno, el tracto gastrointestinal inferior y el hígado.
Prevalencia
Estudios recientes sugieren una alta prevalencia de infección gástrica por Helicobacter en perros y gatos. GATOS: 86% de gatos tomados al azar, 41-60% de gatos clínicamente sanos y 57-76% de gatos infectados con vómitos. PERROS: 67-86% de perros clínicamente sanos, 74-80% de perros presentados para la investigación de vómitos recurrentes y 100% de beagles clínicamente sanos infectados experimentalmente.
Patogenicidad
La gastritis aguda y crónica son consideradas causas importantes de vómito en el perro y el gato. Un diagnóstico de gastritis se hace sobre la base del examen histológico de biopsias gástricas, con varias subclasificaciones de gastritis basadas en el tipo de inflamación y la presencia de atrofia o hipertrofia de la mucosa o muscular. La causa de estos hallazgos histológicos rara vez se determina, y en ausencia de objetos extraños y de infección fúngica, usualmente se ha atribuido a intolerancia o alergia alimentaria, parásitos o a reacción a antígenos bacterianos. El reciente redescubrimiento de las bacterias gástricas espiraladas en perros y gatos puede ayudar a clarificar esta situación. Al momento, la relación de las especies de Helicobacter con la inflamación gástrica en perros y gatos no está resuelta, con inflamación acompañando a la infección en algunos pero no en todos los sujetos. Experimentos para determinar la patogenicidad deHelicobacter spp. en perros, han demostrado gastritis, proliferación de folículos linfoideos y respuesta inmune humoral después de la infección de perros gnotobióticos con H. felis y H. pylori. De todos modos, los signos clínicos de gastritis estuvieron ausentes en esos perros infectados experimentalmente. Está claro que el estado actual de conocimiento con respecto a Helicobacter asociado a gastritis en perros y gatos es pobre y se necesitan muchas más evaluaciones experimentales y clínicas para determinar su rol en la gastritis en pequeños animales.
Potencial zoonótico
La prevalencia aparentemente alta de Helicobacter spp. en perros y gatos, y particularmente el reciente aislamiento de H. pylori de un grupo de gatos de laboratorio, aumenta la posibilidad de que mascotas familiares puedan servir como reservorio para la transmisión de Helicobacter spp. a las personas. Por cierto, un caso reportado recientemente ha sugerido la transmisión de Helicobacter spp. de las mascotas al hombre. No obstante, no pueden hacerse en este momento planteos claros sobre el potencial zoonótico de perros y gatos a sus dueños, ya que la transmisión directa no ha sido demostrada y la prevalencia de la infección con Helicobacter spp. de significancia zoonótica en la población canina no es conocida.
Diagnóstico clínico
El vómito y la gastritis (la cual puede ser subclínica) son consideradas como las principales manifestaciones de infección con Helicobacter spp. gástricos en perros y gatos. Cuando el problema es el vómito, la aproximación diagnóstica se centra en descartar causas infecciosas, parasitarias, dietéticas, tóxicas, metabólicas y causas no gastrointestinales de vómito, sobre la base de la anamnesis, el examen clínico, análisis de laboratorio y radiografías o ecografías. La endoscopía se usa para investigar causas gástricas y de intestino proximal de vómitos. La apariencia endoscópica del estómago de animales con gran número de Helicobacter spp. está caracterizada en forma variable, por la presencia de grandes cantidades de mucus y erosiones en la superficie mucosa, que aparecen en relación a los folículos linfoideos. El diagnóstico de Helicobacter spp. se obtiene generalmente por su demostración en biopsias gástricas.
Evaluación de biopsias gástricas
A fin de detectar Helicobacter spp. las biopsias gástricas generalmente se someten a pruebas de ureasa, examen de improntas, cultivo microbiológico y evaluación histológica con H&E o tinción plata. En mi experiencia, la evaluación de improntas es el más sensible de estos métodos para detectar Helicobacter spp. gástricos. La evaluación de la producción de ureasa por biopsias endoscópicas es empleada comunmente como prueba tamiz rápida. Esta prueba se basa en la producción bacteriana de ureasa en biopsias gástricas ( más apta para Helicobacter spp.) por generar amonio de urea y causar un cambio de pH en una solución indicadora (rojo a rosa). El tiempo tomado para el cambio de color está relacionado con el número de bacterias presentes en la biopsia. La prueba de ureasa debe ser evaluada dentro de las tres horas, y algunos sugieren luego de 24 horas de incubación de la biopsia. La histopatología, utilizando H&E, se puede usar para demostrar organismos espiralados grandes en el mucus gástrico. Las tinciones con plata permiten la detección de menores números de bacterias que la H&E y permite distinguirlas más fácilmente de la mucosa, especialmente en las glándulas y células parietales (las bacterias aparecen como espirales negros sobre un fondo marrón claro). Para especificar el tipo de Helicobacter también pueden hacerse tinciones con plata; H. felis, H. bizzozeronii, H. salomonis y H. heilmannii son espirales gástricos grandes que van desde 5 a 10 µm mientras que H. pylori es menor (2-4 µm) y puede estar presente en formas cocoideas. El microscopio electrónico puede usarse para una especificación más definitiva de Helicobacter en biopsias de perros y gatos (basado en la presencia o ausencia de espirales o flagelos polares). La PCR y la hibridación in situ son herramientas que se descubrieron para permitir la identificación específica de los organismos en las biopsias gástricas.
Diagnóstico no invasivo
La medición de anticuerpos circulantes (IgG) contra H. pylori es un medio de diagnóstico no invasivo sensible y específico de infección con Helicobacter en humanos y ha facilitado la investigación de la prevalencia y la identificación de factores de riesgo de infección. También se ha demostrado una respuesta humoral a Helicobacter spp. gástricos en perros y gatos después de la infección natural y experimental, pero esto todavía no ha sido llevado a una aplicación clínica. La producción de ureasa por Helicobacter spp. también ha sido usada como base de una prueba instantánea con un isótopo de carbono marcado para el diagnóstico no invasivo, o para determinar los efectos del tratamiento en humanos, perros y gatos con Helicobacter. Los reportes iniciales sugieren que esta prueba permitirá la discriminación de perros y gatos infectados y no infectados.
Tratamiento
La ausencia general de conocimiento de la patogenicidad de Helicobacter spp. gástricos, ha significado que los veterinarios hagan frente al dilema de tratar o ignorar las bacterias espiraladas observadas en las biopsias de pacientes con vómito crónico y gastritis. Visto desde su patogenicidad en humanos, hurones, chitas y ratones, parecería prudente que se intente la erradicación de Helicobacter spp. gástricos previo a la iniciación del tratamiento con agentes inmunosupresores para controlar la gastritis. Los protocolos de tratamiento actuales están basados en aquellos hallados efectivos en humanos infectados con H. pylori. Un tratamiento experimental no controlado de perros y gatos con gastritis y Helicobacter mostró que los signos clínicos fueron altamente sensibles al tratamiento con una combinación de antibióticos y antagonistas H2. La amoxicilina (20 mg/kg PO, dos veces por día, 14 días), metronidazol (20 mg/kg PO, dos veces por día, 14 días) y famotidina (0,5 mg/kg PO, dos veces por día, 14 días) en perros, y claritromicina (30 mg PO, dos veces por día, 4 días), metronidazol (30 mg PO, dos veces por día, 4 días), ranitidina (20 mg PO, dos veces por día, 4 días) y bismuto (40 mg PO, dos veces por día, 4 días) en gatos, son combinaciones que han sido rigurosamente evaluadas. La evaluación de biopsias gástricas a los tres días (perros) o diez días (gatos) revelaron que 6/8 perros y 11/11 gatos estaban libres de Helicobacter, no obstante 8/8 perros y 4/11 gatos fueron hallados infectados a los 28 días (perros) o 42 días (gatos) después de terminada la terapia antimicrobiana.
Fuente de información:
http://argos.portalveterinaria.com/
Mi perro tiene cataratas. La presencia de opacidad en el cristalino es una de las causas más frecuentes de visita a la clínica de oftalmología veterinaria. Ante todo es imprescindible distinguir entre lo que se conoce por esclerosis nuclear senil y una verdadera catarata.
La esclerosis nuclear senil es un proceso muy frecuente que se produce en el cristalino de los perros de edades superiores a los siete u ocho años. Se produce un endurecimiento del núcleo del cristalino, proceso conocido por esclerosis, y se presenta esa leve opacidad. Este proceso no origina la pérdida de la visión, tal y como sí se produce en las cataratas.
Las cataratas consisten en la opacidad de la lente del ojo (cristalino) que llega a impedir la visualización del fondo ocular, o lo que es lo mismo, el paso de la luz a su través, originando pérdida progresiva de la visión del ojo afectado.
Las cataratas se pueden clasificar de diversas maneras. Así tenemos las hereditarias y las adquiridas. Las cataratas hereditarias se presentan debido a defectos genéticos y son bilaterales, esto es, afectan a los dos ojos. Suelen aparecer a tempranas edades.
Las cataratas adquiridas son aquellas cuyo origen tiene una causa nutricional, metabólica, inflamatoria, tóxica, etc. Suelen presentarse a edades comprendidas entre los uno y seis años. En relación con esto hay una pregunta que está entre las más formuladas en la visita a la clínica: ¿Se quedan los perros ciegos si toman azúcar? El motivo de esta pregunta es que uno de los síntomas más característicos de la diabetes es la aparición de cataratas, las cuales al evolucionar llevan a la ceguera del perro. Los perros, si toman azúcar, no se quedan ciegos pero, si el perro es diabético, es un riesgo que está presente.
Hay más clasificaciones de las cataratas pero, estas clasificaciones solo interesan a título clínico y no a otros niveles.
Las cataratas que se presentan en los animales viejos, cataratas seniles, suelen presentarse a partir de edades geriátricas, por encima de los ocho años y suelen presentarse tras el diagnóstico de cristalino senil.
Las cataratas tienen una evolución y así podemos hablar de cataratas incipientes, que empiezan a producirse; estas evolucionan a cataratas inmaduras, maduras e hipermaduras, aumentando paulativamente el grado de opacidad y, por tanto, imposibiltando el paso de la luz y, con ello, disminuyendo progresivamente la capacidad visual del perro hasta alcanzar la ceguera del o los ojos afectados.
¿Cómo sabemos si nuestro perro tiene cataratas? Si notamos que nuestro perro adquiere un color blanquecino, no en la capa superficial ( tal y como comentábamos en el artículo anterior) sino en su interior, podemos estar frente a un cristalino senil o frente a una catarata. Será nuestro veterinario quie, tras examinar el estado general de nuestro perro y realizando un exhaustivo examen del ojo quien llegue al diagnóstico del proceso que afecta a nuestro perro.
En esa exploración del perro se verá su estado general, se realizará un análisis sanguíneo (hay enfermedades sistémicas que tienen manifestaciones oculares, caso de la diabetes) y luego se estudian los ojos.Es muy importante no ceñirse al estudio del ojo que se encuentra afectado aparentemente pues el otro también puede estarlo aunque en menos grado ( no se aprecia a simple vista pero sí en un examen ocular).
Una vez diagnosticado el proceso causante de la catarata se procederá a instaurar el tratamiento pertinente. Normalmente el tratamiento de las cataratas es quirúrgico, extirpando el cristalino afectado e implantando una lente intraocular. Es muy importante tener controlada la causa que ha producido la catarata ( por ejemplo una diabetes) y, por supuesto, realizar un completo estudio que certifique la capacidad visual del ojo parta asegurarnos de que el perro volverá a ver una vez que se extirpa la catarata ( no hay nada más deprimente que operar a un perro de cataratas y que siga sin ver debido a que hay otras lesiones en los componentes del ojo que producen ceguera).
Hay diversas técnicas para el tratamiento quirúrgico de las cataratas pero será el cirujano oftalmólogo el que decida cual aplicar dependiendo de una serie de criterios que incluyen: posibilidad técnica, tipo de catarata, criterios económicos, etc.
Recordad que las cataratas son un proceso muy frecuente en nuestros perros, que debemos diferenciarlas del cristalino senil y que, normalmente, su tratamiento es quirúrgico.
Más información sobre las cataratas
Como siempre, recordaros que en la Clínica Veterinaria OLIVARES (Granada) tenéis a disposición el Servicio de Urgencias 24 horas, así como el teléfono de consulta que aparece en nuestra página (www.tuveterinario.info), también operativo las 24 horas para poder solucionar todas vuestras dudas sobre este o cualquier otro tema relacionado con la salud y cuidados de vuestros animales.
Manuel Olivares Martín, veterinario de la Clínica Veterinaria OLIVARES (Granada) y de www.tuveterinario.info
Veterinaria: La gastritis en perros.
Las gastritis son causas importantes de vómito en el perro y el gato. Un diagnóstico de gastritis se hace sobre la base del examen histológico de biopsias gástricas. La causa de estos hallazgos histológicos rara vez se determina, y en ausencia de objetos extraños y de infección fúngica, usualmente se ha atribuido a intolerancia o alergia alimentaria, parásitos o a reacción a antígenos bacterianos. El reciente redescubrimiento de las bacterias gástricas espiraladas en perros y gatos puede ayudar a clarificar esta situación. Al momento, la relación de las especies de Helicobacter con la inflamación gástrica en perros y gatos no está resuelta.
El descubrimiento de la asociación de Helicobacter pylori con gastritis, úlceras pépticas y neoplasias gástricas ha llevado a cambios fundamentales en la comprensión de la enfermedad gástrica en humanos. Las investigaciones de las relaciones de la enfermedad gástrica con Helicobacter spp. en otros animales ha resultado en el descubrimiento de H. mustelae en hurones con gastritis y úlceras pépticas, H. acinonyx en chitas con gastritis severa y H. heilmannii en cerdos con úlcera gástrica. La presencia de organismos gástricos semejantes a Helicobacter (HLO) en el estómago de perros y gatos ha sido conocida por muchos años, pero la relación de esos organismos con las enfermedades gástricas está sin resolver, con inflamación acompañando a la infección en algunos pero no en todos los animales infectados.
Helicobacter son bacterias con forma espiral o curva, a veces cocoide, gram negativas, que ocupan las glándulas, células parietales y mucus del estómago. Los numerosos HLO gástricos en perros y gatos son morfológicamente indistinguibles al microscopio de luz, donde se ven como amplios espirales 5-12 µm de longitud, pero han sido clasificados dentro de diversas especies de Helicobacter sobre la base de secuenciación de 16s rRNA, hibridación de DNA y la apariencia en el microscopio electrónico. H. felis, H bizzozeronii, H. salomonis, H. heilmannii (también llamado Gastrospirilium hominis), H. bilis y Flexispira rappinii han sido hallados en la mucosa gástrica de los perros, y H. felis, H. heilmannii y H. pylori en el estómago de los gatos. A pesar de su importancia en las personas, hay poca información sobre la relación deHelicobacter con enfermedades gástricas en perros y gatos. Si bien está asociado generalmente con el estómago, varias especies de Helicobacter, como H. canis, H. bilis y H. hepaticus, pueden colonizar selectivamente el duodeno, el tracto gastrointestinal inferior y el hígado.
Prevalencia
Estudios recientes sugieren una alta prevalencia de infección gástrica por Helicobacter en perros y gatos. GATOS: 86% de gatos tomados al azar, 41-60% de gatos clínicamente sanos y 57-76% de gatos infectados con vómitos. PERROS: 67-86% de perros clínicamente sanos, 74-80% de perros presentados para la investigación de vómitos recurrentes y 100% de beagles clínicamente sanos infectados experimentalmente.
Patogenicidad
La gastritis aguda y crónica son consideradas causas importantes de vómito en el perro y el gato. Un diagnóstico de gastritis se hace sobre la base del examen histológico de biopsias gástricas, con varias subclasificaciones de gastritis basadas en el tipo de inflamación y la presencia de atrofia o hipertrofia de la mucosa o muscular. La causa de estos hallazgos histológicos rara vez se determina, y en ausencia de objetos extraños y de infección fúngica, usualmente se ha atribuido a intolerancia o alergia alimentaria, parásitos o a reacción a antígenos bacterianos. El reciente redescubrimiento de las bacterias gástricas espiraladas en perros y gatos puede ayudar a clarificar esta situación. Al momento, la relación de las especies de Helicobacter con la inflamación gástrica en perros y gatos no está resuelta, con inflamación acompañando a la infección en algunos pero no en todos los sujetos. Experimentos para determinar la patogenicidad deHelicobacter spp. en perros, han demostrado gastritis, proliferación de folículos linfoideos y respuesta inmune humoral después de la infección de perros gnotobióticos con H. felis y H. pylori. De todos modos, los signos clínicos de gastritis estuvieron ausentes en esos perros infectados experimentalmente. Está claro que el estado actual de conocimiento con respecto a Helicobacter asociado a gastritis en perros y gatos es pobre y se necesitan muchas más evaluaciones experimentales y clínicas para determinar su rol en la gastritis en pequeños animales.
Potencial zoonótico
La prevalencia aparentemente alta de Helicobacter spp. en perros y gatos, y particularmente el reciente aislamiento de H. pylori de un grupo de gatos de laboratorio, aumenta la posibilidad de que mascotas familiares puedan servir como reservorio para la transmisión de Helicobacter spp. a las personas. Por cierto, un caso reportado recientemente ha sugerido la transmisión de Helicobacter spp. de las mascotas al hombre. No obstante, no pueden hacerse en este momento planteos claros sobre el potencial zoonótico de perros y gatos a sus dueños, ya que la transmisión directa no ha sido demostrada y la prevalencia de la infección con Helicobacter spp. de significancia zoonótica en la población canina no es conocida.
Diagnóstico clínico
El vómito y la gastritis (la cual puede ser subclínica) son consideradas como las principales manifestaciones de infección con Helicobacter spp. gástricos en perros y gatos. Cuando el problema es el vómito, la aproximación diagnóstica se centra en descartar causas infecciosas, parasitarias, dietéticas, tóxicas, metabólicas y causas no gastrointestinales de vómito, sobre la base de la anamnesis, el examen clínico, análisis de laboratorio y radiografías o ecografías. La endoscopía se usa para investigar causas gástricas y de intestino proximal de vómitos. La apariencia endoscópica del estómago de animales con gran número de Helicobacter spp. está caracterizada en forma variable, por la presencia de grandes cantidades de mucus y erosiones en la superficie mucosa, que aparecen en relación a los folículos linfoideos. El diagnóstico de Helicobacter spp. se obtiene generalmente por su demostración en biopsias gástricas.
Evaluación de biopsias gástricas
A fin de detectar Helicobacter spp. las biopsias gástricas generalmente se someten a pruebas de ureasa, examen de improntas, cultivo microbiológico y evaluación histológica con H&E o tinción plata. En mi experiencia, la evaluación de improntas es el más sensible de estos métodos para detectar Helicobacter spp. gástricos. La evaluación de la producción de ureasa por biopsias endoscópicas es empleada comunmente como prueba tamiz rápida. Esta prueba se basa en la producción bacteriana de ureasa en biopsias gástricas ( más apta para Helicobacter spp.) por generar amonio de urea y causar un cambio de pH en una solución indicadora (rojo a rosa). El tiempo tomado para el cambio de color está relacionado con el número de bacterias presentes en la biopsia. La prueba de ureasa debe ser evaluada dentro de las tres horas, y algunos sugieren luego de 24 horas de incubación de la biopsia. La histopatología, utilizando H&E, se puede usar para demostrar organismos espiralados grandes en el mucus gástrico. Las tinciones con plata permiten la detección de menores números de bacterias que la H&E y permite distinguirlas más fácilmente de la mucosa, especialmente en las glándulas y células parietales (las bacterias aparecen como espirales negros sobre un fondo marrón claro). Para especificar el tipo de Helicobacter también pueden hacerse tinciones con plata; H. felis, H. bizzozeronii, H. salomonis y H. heilmannii son espirales gástricos grandes que van desde 5 a 10 µm mientras que H. pylori es menor (2-4 µm) y puede estar presente en formas cocoideas. El microscopio electrónico puede usarse para una especificación más definitiva de Helicobacter en biopsias de perros y gatos (basado en la presencia o ausencia de espirales o flagelos polares). La PCR y la hibridación in situ son herramientas que se descubrieron para permitir la identificación específica de los organismos en las biopsias gástricas.
Diagnóstico no invasivo
La medición de anticuerpos circulantes (IgG) contra H. pylori es un medio de diagnóstico no invasivo sensible y específico de infección con Helicobacter en humanos y ha facilitado la investigación de la prevalencia y la identificación de factores de riesgo de infección. También se ha demostrado una respuesta humoral a Helicobacter spp. gástricos en perros y gatos después de la infección natural y experimental, pero esto todavía no ha sido llevado a una aplicación clínica. La producción de ureasa por Helicobacter spp. también ha sido usada como base de una prueba instantánea con un isótopo de carbono marcado para el diagnóstico no invasivo, o para determinar los efectos del tratamiento en humanos, perros y gatos con Helicobacter. Los reportes iniciales sugieren que esta prueba permitirá la discriminación de perros y gatos infectados y no infectados.
Tratamiento
La ausencia general de conocimiento de la patogenicidad de Helicobacter spp. gástricos, ha significado que los veterinarios hagan frente al dilema de tratar o ignorar las bacterias espiraladas observadas en las biopsias de pacientes con vómito crónico y gastritis. Visto desde su patogenicidad en humanos, hurones, chitas y ratones, parecería prudente que se intente la erradicación de Helicobacter spp. gástricos previo a la iniciación del tratamiento con agentes inmunosupresores para controlar la gastritis. Los protocolos de tratamiento actuales están basados en aquellos hallados efectivos en humanos infectados con H. pylori. Un tratamiento experimental no controlado de perros y gatos con gastritis y Helicobacter mostró que los signos clínicos fueron altamente sensibles al tratamiento con una combinación de antibióticos y antagonistas H2. La amoxicilina (20 mg/kg PO, dos veces por día, 14 días), metronidazol (20 mg/kg PO, dos veces por día, 14 días) y famotidina (0,5 mg/kg PO, dos veces por día, 14 días) en perros, y claritromicina (30 mg PO, dos veces por día, 4 días), metronidazol (30 mg PO, dos veces por día, 4 días), ranitidina (20 mg PO, dos veces por día, 4 días) y bismuto (40 mg PO, dos veces por día, 4 días) en gatos, son combinaciones que han sido rigurosamente evaluadas. La evaluación de biopsias gástricas a los tres días (perros) o diez días (gatos) revelaron que 6/8 perros y 11/11 gatos estaban libres de Helicobacter, no obstante 8/8 perros y 4/11 gatos fueron hallados infectados a los 28 días (perros) o 42 días (gatos) después de terminada la terapia antimicrobiana.
Fuente de información:
http://argos.portalveterinaria.com/
Mi perro tiene cataratas. La presencia de opacidad en el cristalino es una de las causas más frecuentes de visita a la clínica de oftalmología veterinaria. Ante todo es imprescindible distinguir entre lo que se conoce por esclerosis nuclear senil y una verdadera catarata.
La esclerosis nuclear senil es un proceso muy frecuente que se produce en el cristalino de los perros de edades superiores a los siete u ocho años. Se produce un endurecimiento del núcleo del cristalino, proceso conocido por esclerosis, y se presenta esa leve opacidad. Este proceso no origina la pérdida de la visión, tal y como sí se produce en las cataratas.
Las cataratas consisten en la opacidad de la lente del ojo (cristalino) que llega a impedir la visualización del fondo ocular, o lo que es lo mismo, el paso de la luz a su través, originando pérdida progresiva de la visión del ojo afectado.
Las cataratas se pueden clasificar de diversas maneras. Así tenemos las hereditarias y las adquiridas. Las cataratas hereditarias se presentan debido a defectos genéticos y son bilaterales, esto es, afectan a los dos ojos. Suelen aparecer a tempranas edades.
Las cataratas adquiridas son aquellas cuyo origen tiene una causa nutricional, metabólica, inflamatoria, tóxica, etc. Suelen presentarse a edades comprendidas entre los uno y seis años. En relación con esto hay una pregunta que está entre las más formuladas en la visita a la clínica: ¿Se quedan los perros ciegos si toman azúcar? El motivo de esta pregunta es que uno de los síntomas más característicos de la diabetes es la aparición de cataratas, las cuales al evolucionar llevan a la ceguera del perro. Los perros, si toman azúcar, no se quedan ciegos pero, si el perro es diabético, es un riesgo que está presente.
Hay más clasificaciones de las cataratas pero, estas clasificaciones solo interesan a título clínico y no a otros niveles.
Las cataratas que se presentan en los animales viejos, cataratas seniles, suelen presentarse a partir de edades geriátricas, por encima de los ocho años y suelen presentarse tras el diagnóstico de cristalino senil.
Las cataratas tienen una evolución y así podemos hablar de cataratas incipientes, que empiezan a producirse; estas evolucionan a cataratas inmaduras, maduras e hipermaduras, aumentando paulativamente el grado de opacidad y, por tanto, imposibiltando el paso de la luz y, con ello, disminuyendo progresivamente la capacidad visual del perro hasta alcanzar la ceguera del o los ojos afectados.
¿Cómo sabemos si nuestro perro tiene cataratas? Si notamos que nuestro perro adquiere un color blanquecino, no en la capa superficial ( tal y como comentábamos en el artículo anterior) sino en su interior, podemos estar frente a un cristalino senil o frente a una catarata. Será nuestro veterinario quie, tras examinar el estado general de nuestro perro y realizando un exhaustivo examen del ojo quien llegue al diagnóstico del proceso que afecta a nuestro perro.
En esa exploración del perro se verá su estado general, se realizará un análisis sanguíneo (hay enfermedades sistémicas que tienen manifestaciones oculares, caso de la diabetes) y luego se estudian los ojos.Es muy importante no ceñirse al estudio del ojo que se encuentra afectado aparentemente pues el otro también puede estarlo aunque en menos grado ( no se aprecia a simple vista pero sí en un examen ocular).
Una vez diagnosticado el proceso causante de la catarata se procederá a instaurar el tratamiento pertinente. Normalmente el tratamiento de las cataratas es quirúrgico, extirpando el cristalino afectado e implantando una lente intraocular. Es muy importante tener controlada la causa que ha producido la catarata ( por ejemplo una diabetes) y, por supuesto, realizar un completo estudio que certifique la capacidad visual del ojo parta asegurarnos de que el perro volverá a ver una vez que se extirpa la catarata ( no hay nada más deprimente que operar a un perro de cataratas y que siga sin ver debido a que hay otras lesiones en los componentes del ojo que producen ceguera).
Hay diversas técnicas para el tratamiento quirúrgico de las cataratas pero será el cirujano oftalmólogo el que decida cual aplicar dependiendo de una serie de criterios que incluyen: posibilidad técnica, tipo de catarata, criterios económicos, etc.
Recordad que las cataratas son un proceso muy frecuente en nuestros perros, que debemos diferenciarlas del cristalino senil y que, normalmente, su tratamiento es quirúrgico.
Más información sobre las cataratas
Como siempre, recordaros que en la Clínica Veterinaria OLIVARES (Granada) tenéis a disposición el Servicio de Urgencias 24 horas, así como el teléfono de consulta que aparece en nuestra página (www.tuveterinario.info), también operativo las 24 horas para poder solucionar todas vuestras dudas sobre este o cualquier otro tema relacionado con la salud y cuidados de vuestros animales.
Manuel Olivares Martín, veterinario de la Clínica Veterinaria OLIVARES (Granada) y de www.tuveterinario.info
El virus causante del moquillo canino neurológico afecta a diversas especies animales y causa una importante serie de signos clínicos, cuya aparición dependerá, fundamentalmente, de la respuesta inmune del hospedador. En este artículo se realiza una exhaustiva revisión de la epidemiología, patogenia, diagnóstico, prevención y tratamiento de esta enfermedad infecciosa del sistema nervioso.
Hospital Veterinari Molins
Imágenes cedidas por los autores
El virus del moquillo canino pertenece al género Morbillivirus y familia Paramyxoviridae. Es un virus ARN capaz de codificar proteínas para su estructura, tanto de envoltorio como de núcleo. En su envoltorio tiene hemaglutininas (H), cuya función es unirse a las células huésped, proteínas de matriz (M), de fusión 1 (F1) y de fusión 2 (F2). Estas tres últimas están implicadas en la penetración en la célula huésped.
Entre las proteínas que protegen al genoma están la grande (L) y la polimerasa (P), que son funcionales y forman parte del complejo polimerasa. La proteína de la nucleocápside (N) es estructural y protege al ARN.
Otras especies susceptibles al moquillo canino son el coyote, dingo, lobo, zorro, mustélidos (hurón, marta, visón), prociónidos como el mapache, osos, herpéstidos (mangosta, suricata), y grandes felinos como el león, jaguar, ocelote y guepardo. También puede haber infecciones por morbilivirus en humanos (sarampión, rubeola), equinos, bovinos, porcinos, delfines y focas.
El virus del moquillo canino es muy lábil fuera del animal. Es susceptible a la luz ultravioleta, al calor y a la sequedad. Se elimina bien con soluciones con éter, cloroformo, fenol o amonio cuaternario. En climas fríos puede resistir semanas a temperaturas de entre 0 ºC y 4 ºC.
Epidemiología
La enfermedad se contagia a través de aerosoles; los perros afectados lo eliminan a partir de secreciones del aparato respiratorio, digestivo y también en la orina. Esto ocurre a partir de los 7 días posinfección. Entre el 25 y el 75% de los perros susceptibles presentan enfermedad subclínica, y eliminan el virus sin mostrar signos de enfermedad.
La inmunidad que desarrollan muchos perros puede prolongarse 2-3 años, pero los perros no revacunados pueden perder dicha inmunidad y ser infectados en periodos de estrés o inmunosupresión. Los cachorros de entre 3 y 6 meses de edad son los que están más predispuestos a la infección, ya que esta edad coincide con el descenso de la inmunidad maternal. Tanto a nivel sistémico como neurológico, los perros pueden ser susceptibles a cualquier edad.
Se describe menor prevalencia en perros braquicefálicos que en dolicocefálicos. La infección por el virus del moquillocanino se da con mayor facilidad en perreras y en perros que mantienen contacto con animales salvajes.
Es un virus extendido globalmente, y se producen casos en toda América, Europa, norte y sureste de Asia, África y Australia. Algunas de las cepas más neurotróficas son la Snyder Hill (polioencefalomielitis), la A75/17 y la R252 (desmielinización).
Patogénesis
El virus del moquillo canino infecta los epitelios de múltiples tejidos del organismo. Después de entrar en el huésped por vía de aerosol, se replica en los macrófagos y monocitos de las tonsilas, el epitelio del aparato respiratorio y los ganglios regionales, alcanzando el pico de replicación de partículas víricas en 2-4 días. A partir de entonces empieza la viremia, y el virus alcanza el sistema digestivo (estómago, intestino delgado), hígado, médula ósea, bazo y otros tejidos linfoides. En este momento habrá fiebre y linfopenia. Varios días después ocurrirá una segunda viremia, con la llegada de virus a las células epiteliales de los ojos, la piel y el sistema nervioso central. A partir de entonces empieza a eliminarse a través de los epitelios respiratorio, gastrointestinal y urinario.
La presentación de signos de enfermedad depende, principalmente, de la respuesta humoral del animal infectado. Si falla en su respuesta inmunitaria va a desarrollar enfermedad multisistémica con persistencia del virus en los tejidos y probable muerte del animal. Si el huésped monta una respuesta humoral inadecuada, pero al menos existente en bajos niveles, mostrará enfermedad leve o inaparente. Estos animales pueden eliminar virus hasta los 60-90 días posinfección. Si monta una respuesta de anticuerpos adecuada no manifestará signos de enfermedad.
La presencia de virus en el sistema nervioso central ocurrirá en fases tardías de la enfermedad (14-20 días posinfección) en aquellos animales sin respuesta inmunitaria o respuesta muy baja. La prevalencia del virus en el sistema nervioso de animales con buena respuesta humoral es baja.
Inmunidad del sistema nervioso y moquillo canino
El virus del moquillo canino causa inmunosupresión marcada debido a la infección en linfocitos T y B, siendo los T los más afectados. La linfopenia se debe principalmente al descenso de los linfocitos CD4+. La entrada del virus al sistema nervioso central (SNC) puede ocurrir a través de plaquetas o células mononucleares, o bien las partículas víricas pueden acceder libres a los espacios perivasculares de meninges y a los plexos coroideos del IV ventrículo y del epitelio ependimario. Hasta hace pocos años se postulaba la teoría del privilegio inmunitario cerebral, que consiste en una menor reactividad inmunitaria del cerebro que permitía evitar mayor lesión.
Ahora se sabe que el SNC tiene capacidad de activar su sistema de defensa aunque expresa menor cantidad de moléculas del CMH (complejo mayor de histocompatibilidad) de clase II. Durante la infección por moquillo la microglía activada expresa más genes del CMH, sobre todo en la forma desmielinizante. Este tipo tiene lugar de forma aguda/subaguda y ocurre durante el periodo de mayor inmunosupresión. Se ha detectado material genético vírico en los oligodendrocitos, células productoras de mielina en el SNC. El virus del moquillo provoca disfunción metabólica y morfológica en dichas células dando así lugar a una menor producción de mielina y, finalmente, desmielinización sin inflamación.
La enfermedad crónica se caracteriza por una respuesta inmunitaria celular y humoral causando manguitos perivasculares de varias capas de grosor con linfocitos, células plasmáticas y macrófagos. En esta reacción inmunomediada los oligodendrocitos sufren el daño de forma indirecta.
La persistencia de virus en el SNC puede ser debida a diversas razones. El virus se replica de forma incompleta para no ser detectado por el sistema inmunitario. Los linfocitos, responsables de la inmunovigilancia, no pasan de los espacios perivasculares.
| Figura 1. Resonancia magnética. Corte transvesal ponderado en T2 en el tálamo. Se aprecia una señal hiperintensa en hemisferio cerebral izquierdo que afecta tanto a la sustancia blanca como a la gris. Si bien es una imagen compatible con encefalitis, no es específica de moquillo, ya que tiene un diagnóstico diferencial muy amplio. |
Diagnóstico del moquillo neurológico
El diagnóstico de la infección por el virus del moquillo canino neurológico puede llegar a ser complejo, como el de la mayoría de las enfermedades infecciosas del sistema nervioso. Existen, principalmente, dos inconvenientes: los signos neurológicos nunca son específicos de enfermedad sino de una localización neuroanatómica. En segundo lugar, debe demostrarse que estos signos son debidos al moquillo. Por tanto, las pruebas diagnósticas deben evidenciar la presencia del virus en el SNC.
En la hematología puede verse linfopenia durante las primeras fases de la infección (viremia) y se ha visto en el 57% de los casos descritos. También se ha descrito trombocitopenia en algunos casos. La bioquímica de los animales con moquillosuele ser normal.
La inmunofluorescencia directa para antígeno de moquillo en raspados conjuntivales es una técnica muy usada y suele ser positiva en la mayoría de casos. También se ha descrito para sedimento de orina y de lavado traqueal.
La resonancia magnética (RM) y analítica del líquido cefalorraquídeo (LCR) reflejan el estado del SNC pero dan resultados muy variables y poco específicos (figura 1). La técnica con mayor especificidad es la RT-PCR y puede aplicarse en LCR, orina, tonsilas, sangre entera o muestras conjuntivales. Actualmente existen diversas técnicas de PCR; una de ellas es la CODEHOP (consensus and degenerate hybrid oligonucleotide primer) la cual no se limita al estudio de un solo patógeno sino que lo hace de forma más genérica y detecta la presencia de bacterias o virus de forma muy sensible. Es una técnica poco específica, pero ya se ha usado para detectar paramixovirus en casos de moquillo (PCR pan-virales).
Otro método de diagnóstico para el moquillo es la inmunohistoquímica (IHQ) para detectar antígeno vírico que también tiene gran especificidad. Se ha descrito en piel, mucosa nasal y cojinetes plantares. También se puede usar con tejido nervioso en muestras de necropsia. La IHQ ha demostrado una especificidad para moquillo entre el 88 y el 96%.
|
Signos neurológicos en perros con moquillo
|
|
Neuropatología del moquillo canino
Pueden aparecer cambios tanto en la sustancia blanca (leucoencefalomielitis o LEM) como en la sustancia gris (polioencefalomielitis o PEM). Las dos formas de inflamación pueden verse juntas en el mismo perro pero, normalmente, tiene lugar la afectación de la sustancia gris primero, que ocurre 1 semana posinfección con inflamación no supurativa. Estos animales suelen morir en 2-3 semanas presentando síndromes convulsivos. Si el animal tiene una buena respuesta inmune o la enfermedad neurológica progresa, entonces se observa la afectación de la sustancia blanca, que ocurre aproximadamente 3 semanas posinfección. La LEM es la forma más frecuente de moquillo neurológico y es siempre posterior a la PEM subclínica. La PEM consiste en inflamación en forma de manguitos perivasculares formados por células mononucleares, degeneración neuronal y gliosis. En ocasiones, pueden observarse inclusiones intracitoplasmáticas en astrocitos. También puede verse hipertrofia de los vasos sanguíneos. Es muy característica de esta forma la necrosis laminar cortical. La PEM se da en corteza cerebral, núcleos basales, tronco encefálico y médula espinal. La LEM tiene predilección por los pedúnculos cerebelosos, tractos ópticos, fórnix hipocampal y sustancia blanca medular. En esta forma se observa desmielinización sin inflamación (figura 2). A las 4-5 semanas posinfección puede observarse encefalomielitis necrotizante no supurativa que sigue a la desminelinización de la fase anterior.
| Figura 2. Desmielinización y espongiosis en la sustancia blanca cerebelar en un perro con moquillo (H/E x15). Cortesía Martí Pumarola (Servei Diagnòstic de Patología Veteriànria, UAB). |
Si el animal presenta convulsiones debe utilizarse fenobarbital entre 2-5 mg/kg/12 h. por vía intravenosa, intramuscular u oral. Si se presenta en status epilepticus se utiliza el protocolo establecido para este tipo de urgencia. La dexametasona a dosis única (2,2 mg/kg i.v) ha mostrado cierto éxito, aunque transitorio, en el tratamiento del edema cerebral. También se han descrito corticoesteroides en el tratamiento de la neuritis óptica con resultados muy variables. Se ha visto que la ribavirina puede inhibir la replicación in vitro del virus.
La inmunidad después de la infección natural o de la vacunación puede persistir, al menos, durante 3 años. El 97% de la inmunidad de la madre frente al virus del moquillo canino se traspasa mediante calostro y puede durar hasta 8 semanas. Los cachorros que no han recibido calostro tienen inmunidad hasta la primera-cuarta semana de vida.
Actualmente se utilizan vacunas vivas modificadas para la inmunización, ya que proporcionan una protección mucho más duradera que las vacunas de antígeno inactivado. Estas últimas se usan en animales salvajes o exóticos. La desventaja de las vacunas vivas inactivadas es la posibilidad de inducir encefalitis posvacunal en cachorros entre los 3-20 días de la vacunación. Suelen ser animales inmunosuprimidos y presentan convulsiones generalizadas, movimientos repetitivos de la mandíbula con sialorrea, para/tetraparesia, signos vestibulares o medulares.
Se ha descrito la utilización de la vacuna del sarampión para conseguir protección contra el moquillo, ya que son dos virus muy parecidos antigénicamente. En comparación con las vacunas específicas de moquillo, la del sarampión parece que no produce una tasa de anticuerpos tan elevada. Otro inconveniente es que con ésta estamos introduciendo en la sociedad un posible patógeno humano.
Existen diversos motivos por los que un animal vacunado de moquillo puede manifestar igualmente signos de infección: mal manejo en el transporte y refrigeración de las vacunas, cirugías, tratamiento con glucocorticoides e infección con parvovirus concomitante.
http://argos.portalveterinaria.com/
Bibliografía
Greene C.E, Appel M.J. Canine Distemper. Infectious diseases of the dog and cat, third edition. Pg.25-41. Saunders-Elsevier, 2006.
Maretlla V, Elia G, Buonavoglia C. Canine distemper virus. Emerging and reemerging virases of dogs and cats, pg 787-798. Veterinary Clinics of North America, vol.38, nº4 July 2008.
Nghiem P.P, Schatzberg S.J. Conventional and molecular diagnostic testing for the acute neurologic patient. Journal of Veterinary Emergency and Critical Care 20(1)2010, pg 46-61.
Schatzberg S.J, Nghiem P.P. Infectious and inflammatory diseases of the CNS, pg 341-62. Small Animal Neurological Emergencies (S.Platt, L.Garosi). Manson publishing 2012.
Summers B.A, Cummings J.F, de Lahunta A. Inflamatory diseases of the central nervous system, pg 102. Veterinary neuropathology. Mosby 1995.
Zurbriggen A, Vandevelde M. The pathogenesis of nervous distemper. Progress in veterinary neurology, Vol.5, nº3, 1994. pg109-115.
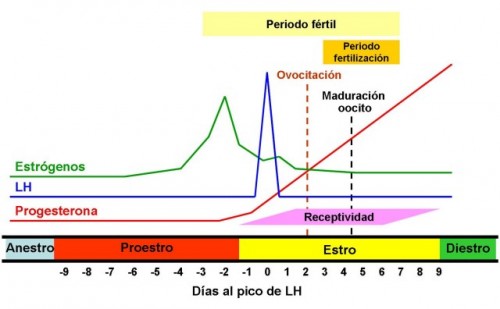 Yorkshire terrier: Ciclo Estral
Yorkshire terrier: Ciclo Estral
En promedio, las hembras entran en celo dos veces al año, por un período relativamente breve, que puede durar entre diez días y tres o cuatro semanas.
La fase sexualmente inactiva es, por tanto, en comparación, mucho más larga.
Dos de los signos que indican que la perra está en celo son una pequeña hemorragia vaginal y el hecho de que empiezan a ser atractivas para los machos.
Este ciclo puede dividirse en cuatro fases:
Proestro
La duración de esta primera fase, durante la cual la perra está en celo pero todavía no quiere aparearse, puede ser desde tres o cuatro días hasta, en algunas ocasiones, casi las tres semanas.
Durante esta fase, la perra segrega mayores cantidades de estrógenos.
Estro
Cuando la secreción de estrógenos alcanza su punto máximo, la conducta de la perra cambia y comienza a ser receptiva a los machos.
Se inicia, pues, la fase de búsqueda de pareja (“estro” deriva del griego “oistros”, que significa frenesí).
Una vez más, la duración de esta fase puede variar de manera considerable – algunas perras sólo aceptarán a los machos durante unas horas mientras que otras lo harán durante más de una semana.
Diestro o Metaestro
Tras el celo, e independientemente de que haya habido apareamiento o no, todas las perras pasan por un período de dos meses durante el cual su funcionamiento hormonal es prácticamente idéntico.
Estas rechazan a los machos y segregan grandes cantidades de progesterona.
Este período se conoce como diestro, metaestro o fase lútea.
Este último término hace referencia a los folículos ováricos transformados en cuerpos lúteos – las estructuras ováricas que producen la progesterona.
Anoestro
Tras el celo, las perras permanecen sexualmente inactivas durante, al menos, dos o tres meses (a veces mucho más tiempo).
Los criadores cuestionan, a veces, la utilidad de controlar de cerca el estro y determinar el momento óptimo para el apareamiento.
En la práctica, este control puede ayudar considerablemente a los criadores en su trabajo diario.

«Controlar el estro» presenta numerosas ventajas
![]()
Si el apareamiento tiene lugar en el momento óptimo, la perra tendrá una mayor probabilidad de que se quede preñada (entre el 50 y el 80% de las perras que no se quedan preñadas tras el apareamiento se debe a que no fueron presentadas al macho en el momento oportuno).
Si la perra se aparea en el momento óptimo tendrá muchas más probabilidades de gestar una camada grande (mayor prolificidad, esto es, mayor número de cachorros en la camada).
El apareamiento se suele producir cuando las condiciones conductuales son las favorables: dado que la hembra es más receptiva, el apareamiento es más fácil, reduciéndose, por tanto, el riesgo de lesiones y el tiempo requerido.
Si el apareamiento se produce lejos de casa, el viaje es más rentable (menor riesgo de fracaso) y no es necesario estar muchos días lejos de casa (menores gastos en comida y alojamiento…)
Si el macho es viejo o necesita conservar su energía, el número de intentos de apareamiento se puede reducir.
Es más fácil calcular el momento del parto (aproximadamente a los 61 días del momento de fertilidad óptimo, esto es, dos meses después del apareamiento). Por ejemplo, una hembra que se aparea el 26 de octubre – tras un seguimiento detenido del estro – es probable que vaya a parir el 26 de diciembre.
Yorkshire terrier: Ciclo Estral
En promedio, las hembras entran en celo dos veces al año, por un período relativamente breve, que puede durar entre diez días y tres o cuatro semanas.
La fase sexualmente inactiva es, por tanto, en comparación, mucho más larga.
Dos de los signos que indican que la perra está en celo son una pequeña hemorragia vaginal y el hecho de que empiezan a ser atractivas para los machos.
Este ciclo puede dividirse en cuatro fases:
Proestro
La duración de esta primera fase, durante la cual la perra está en celo pero todavía no quiere aparearse, puede ser desde tres o cuatro días hasta, en algunas ocasiones, casi las tres semanas.
Durante esta fase, la perra segrega mayores cantidades de estrógenos.
Estro
Cuando la secreción de estrógenos alcanza su punto máximo, la conducta de la perra cambia y comienza a ser receptiva a los machos.
Se inicia, pues, la fase de búsqueda de pareja (“estro” deriva del griego “oistros”, que significa frenesí).
Una vez más, la duración de esta fase puede variar de manera considerable – algunas perras sólo aceptarán a los machos durante unas horas mientras que otras lo harán durante más de una semana.
Diestro o Metaestro
Tras el celo, e independientemente de que haya habido apareamiento o no, todas las perras pasan por un período de dos meses durante el cual su funcionamiento hormonal es prácticamente idéntico.
Estas rechazan a los machos y segregan grandes cantidades de progesterona.
Este período se conoce como diestro, metaestro o fase lútea.
Este último término hace referencia a los folículos ováricos transformados en cuerpos lúteos – las estructuras ováricas que producen la progesterona.
Anoestro
Tras el celo, las perras permanecen sexualmente inactivas durante, al menos, dos o tres meses (a veces mucho más tiempo).